л…јмқҳ
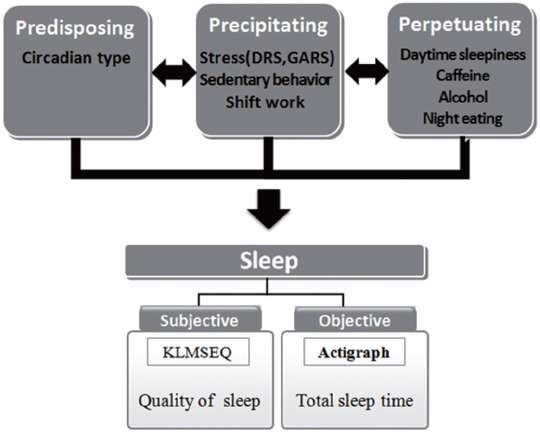
ліё м—°кө¬лҠ” мһ„мғҒмӢӨмҠө кё°к°„ мӨ‘мқё к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙм–‘мғҒмқ„ м„Өл¬ём§ҖмҷҖ мғқлҰ¬м Ғ мёЎм •мқ„ нҶөн•ҙ нҢҢм•…н•ҳкі , мқҙм—җ мҳҒн–Ҙмқ„ лҜём№ҳлҠ” мҡ”мқёмқ„ 분м„қн•ҳкі мһҗ мӢңлҸ„лҗҳм—ҲлӢӨ.
м„Өл¬ём§ҖлҘј мқҙмҡ©н•ҳм—¬ мёЎм •н•ң мҲҳл©ҙмһҘм• кІҪн—ҳ н•ҷмғқмқҖ 70.6%лЎң лӮҳнғҖлӮ¬лӢӨ. мқҙлҠ” к°„нҳёлҢҖн•ҷмғқмқ„ лҢҖмғҒмңјлЎң н”јмё лІ„к·ё мҲҳл©ҙм–‘мғҒ м§Ҳл¬ём§Җ(Pittsburgh Sleep Quality Index, PSQI)лҘј мқҙмҡ©н•ң м„ н–үм—°кө¬л“Өм—җм„ң мҲҳл©ҙмһҘм• н•ҷмғқмқҳ 비мңЁмқҙ 78.8% [
8], 89% [
6]лЎң лӮҳнғҖлӮ¬лҚҳ кІғліҙлӢӨлҠ” лӮ®мқҖ 비мңЁмқҙлӢӨ. к·ёлҹ¬лӮҳ мҲҳл©ҙмһҘм• н•ҷмғқмқҳ 비мңЁмқҙ 46.4% [
20], 38% [
24] м •лҸ„мқё мқјл°ҳлҢҖн•ҷмғқліҙлӢӨлҠ” м—¬м „нһҲ л§Өмҡ° лҶ’мқҖ мҲҳмӨҖмқҙлӢӨ. лҳҗн•ң м•ЎнӢ°к·ёлһҳн”јлҘј мқҙмҡ©н•ҳм—¬ мғқлҰ¬м ҒмңјлЎң мёЎм •н•ң мҲҳл©ҙ м–‘мғҒмқҳ кІҪмҡ° мҙқ мҲҳл©ҙмӢңк°„мқҖ нҸүк· 4.34мӢңк°„мңјлЎң н•ңкөӯлҢҖн•ҷмғқ нҸүк· мҲҳл©ҙмӢңк°„[
2]ліҙлӢӨ м•Ҫ 2мӢңк°„мқҙ 짧мқҖлҚ°лӢӨ, мҲҳл©ҙ мӨ‘ к°Ғм„ұмӢңк°„мқҖ нҸүк· 45.73분мқҙл©° мҲҳл©ҙнҡЁмңЁм„ұлҸ„ нҸүк· 82.6%лЎң мҲҳл©ҙмһҘм• к°Җ мһҲмқҢмқ„ лӮҳнғҖлӮҙлҠ” кё°мӨҖм№ҳмқё 85% лҜёл§Ңмқҳ н•ҷмғқмқҙ 56.3%лЎң лӮҳнғҖлӮ¬лӢӨ. мғқлҰ¬м Ғ мёЎм • кІ°кіјлҸ„ мҲҳл©ҙм„Өл¬ём§ҖмҷҖ к°ҷмқҙ к°„нҳёлҢҖн•ҷмғқмқҳ м Ҳл°ҳ мқҙмғҒмқҙ мҲҳл©ҙмһҘм• лҘј кІҪн—ҳн•ҳлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. н‘ңліё 추м¶ңмқҳ лҢҖн‘ңм„ұмқҙ нҷ•ліҙлҗҳм§Җ лӘ»н•ҳмҳҖмңјлҜҖлЎң кІ°кіјлҘј мқјл°ҳнҷ”н• мҲҳлҠ” м—ҶмңјлӮҳ ліё м—°кө¬мқҳ кІ°кіјлҠ” к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмһҘм• л№„мңЁмқҙ мғҒлҢҖм ҒмңјлЎң лҶ’кІҢ лӮҳнғҖлӮң м„ н–үм—°кө¬ кІ°кіјлҘј м§Җм§Җн•ҳлҠ” кІғмңјлЎңм„ң к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмқҳ м§Ҳмқ„ н–ҘмғҒмӢңнӮӨкё° мң„н•ң кө¬мІҙм Ғ л…ёл Ҙмқҙ н•„мҡ”н•Ёмқ„ м•Ң мҲҳ мһҲм—ҲлӢӨ.
м„Өл¬ём§ҖлҘј нҶөн•ң мЈјкҙҖм Ғ мёЎм •кіј м•ЎнӢ°к·ёлһҳн”јлҘј нҶөн•ң к°қкҙҖм Ғ мёЎм •мқ„ 비көҗн•ҳкё° мң„н•ҙ мғҒкҙҖкҙҖкі„ 분м„қмқ„ мӢӨмӢңн•ң кІ°кіј м„Өл¬ём§Җ м җмҲҳ мҙқм җкіј м•ЎнӢ°к·ёлһҳн”јлҘј нҶөн•ҙ мёЎм •лҗң мҲҳл©ҙ нҠ№м„ұ мӨ‘ мҙқ мҲҳл©ҙмӢңк°„кіј м№ЁлҢҖм—җм„ң ліҙлӮё мӢңк°„л§Ң мң мқҳн•ң мғҒкҙҖмқ„ ліҙмҳҖмңјл©° мқҙл“Өмқҳ мғҒкҙҖкі„мҲҳлҠ” лӘЁл‘җ .30 мқҙн•ҳмқҳ лӮ®мқҖ мғҒкҙҖмһ„мқ„ лӮҳнғҖлғҲлӢӨ. мқҙлҹ¬н•ң кІ°кіјлҘј нҶөн•ҙ, ліё м—°кө¬мқҳ лҢҖмғҒмһҗл“ӨмқҖ мЈјкҙҖм Ғмқё мҲҳл©ҙмғҒнғңлҘј нҢҗлӢЁн• л•Ң мһҗмӢ мқҳ мҙқ мҲҳл©ҙмӢңк°„мқ„ к·јкұ°лЎң н•ңлӢӨлҠ” мӮ¬мӢӨкіј, мӢӨм ң мЈјкҙҖм ҒмңјлЎң мқём§Җн•ҳлҠ” мҲҳл©ҙмғҒнғңмҷҖ к°қкҙҖм ҒмңјлЎң мёЎм •н•ң мҲҳл©ҙмғҒнғңмқҳ мғҒкҙҖм„ұмқҖ к·ёлӢӨм§Җ нҒ¬м§Җ м•ҠмқҢмқ„ м•Ң мҲҳ мһҲм—ҲлӢӨ. лҳҗн•ң мҲҳл©ҙмһҘм• л№„мңЁмқҳ кІҪмҡ° м„Өл¬ём§ҖлЎң мёЎм •н•ң кІ°кіјлҠ” 70.6%лЎң лӮҳнғҖлӮ¬мңјлӮҳ м•ЎнӢ°к·ёлһҳн”јлЎң мёЎм •н•ң кІ°кіјлҠ” 56.3%лЎң м„ңлЎң мғҒмқҙн•ҳмҳҖлӢӨ. мҲҳл©ҙмһҘм• м—¬л¶ҖлҘј лӮҳнғҖлӮҙлҠ” мҲҳл©ҙнҡЁмңЁм„ұ 85.0%мҷҖ KMLSEQ 66м җмқ„ кё°мӨҖмңјлЎң м •мғҒкіј мҲҳл©ҙмһҘм• лҢҖмғҒмһҗлҘј кө¬л¶„н•ҳм—¬ мёЎм •л°©лІ•м—җ кҙҖл Ё м—Ҷмқҙ лҸҷмқјн•ҳкІҢ кө¬л¶„лҗң лҢҖмғҒмһҗлҠ” лӘЁл‘җ 64лӘ…мңјлЎң 53.8%м—җ л¶Ҳкіјн•ҳмҳҖлӢӨ. кІ°лЎ м ҒмңјлЎң ліҙл©ҙ ліё м—°кө¬ лҢҖмғҒмһҗлҠ” мЈјкҙҖм ҒмңјлЎң м§Җк°Ғн•ҳлҠ” мҲҳл©ҙмқҳ м§Ҳмқ„ мӢӨм ң мғқлҰ¬м Ғ мёЎл©ҙліҙлӢӨ лҚ” лӮ®кІҢ нҸүк°Җн•ҳкі мһҲмқҢмқ„ м•Ң мҲҳ мһҲлӢӨ. мқҙлҠ” м„Өл¬ём§ҖлҘј мқҙмҡ©н•ң мҲҳл©ҙм–‘мғҒ мёЎм •мқҙ лҢҖмғҒмһҗк°Җ мҲҳл©ҙмқ„ м·Ён•ҳлҠ” мӨ‘м—җ кІӘкІҢ лҗҳлҠ” м–‘мғҒмқ„ мЈјкҙҖм Ғмқё нҡҢмғҒм—җ мқҳн•ҳм—¬ м җмҲҳнҷ”н•ҳкё° л•Ңл¬ём—җ мҙқ мҲҳл©ҙмӢңк°„мқҙ к°қкҙҖм Ғмқё мёЎм •лІ•кіј м°Ёмқҙк°Җ мһҲкі , мҲҳл©ҙлӢӨмӣҗкІҖмӮ¬м—җ 비көҗн•ҳм—¬ мЈјкҙҖм Ғмқё мҲҳл©ҙмқҳ м§Ҳ нҸүк°Җ мӢң м—°кө¬лҢҖмғҒмһҗл“Өмқҙ мһ…л©ҙмһ ліөмӢңк°„мқ„ кіјлҢҖнҸүк°Җн•ҳкі , мҙқ мҲҳл©ҙ мӢңк°„мқ„ кіјмҶҢнҸүк°Җн•ҳлҠ” м–‘мғҒмқ„ ліҙмқҙлҠ” м„ н–үм—°кө¬ кІ°кіјл“Өкіј кҙҖл Ё мһҲлҠ” кІғмңјлЎң мғқк°ҒлҗңлӢӨ[
25,
26]. к·ёлҰ¬кі мҲҳл©ҙлӢӨмӣҗкІҖмӮ¬(polysomnography)лҘј нҶөн•ң мҲҳл©ҙ-к°Ғм„ұ нҢҗлҸ… кІ°кіјм—җ 비н•ҙ мғҒлҢҖм ҒмңјлЎң м •нҷ•лҸ„к°Җ м•Ҫк°„ л–Ём–ҙм§ҖлҠ” м•ЎнӢ°к·ёлһҳн”„мқҳ н•ңкі„м җкіј мЈјкҙҖм Ғмқё мҲҳл©ҙмқҳ м§Ҳ мёЎм •кіј мҲҳл©ҙлӢӨмӣҗкІҖмӮ¬(polysomnography)лҘј мқҙмҡ©н•ң кІ°кіј к°„мқҳ мғҒкҙҖкҙҖкі„к°Җ м—ҶлҠ” кІғлҸ„ кҙҖл Ёлҗ мҲҳлҸ„ мһҲлӢӨ[
27].
мқҙмІҳлҹј ліё м—°кө¬м—җм„ңлҸ„ м„Өл¬ём§ҖлҘј нҶөн•ң мЈјкҙҖм Ғмқё мҲҳл©ҙ мёЎм • мӢң мҲҳл©ҙ к·ё мһҗмІҙлҝҗл§Ң м•„лӢҲлқј к№° л•Ң, к·ёлҰ¬кі 깬 мқҙнӣ„мқҳ мғҒнғңк№Ңм§Җ нҸ¬н•Ён•ҳлҠ” л°ҳл©ҙ мғқлҰ¬м Ғ мёЎм •мқҖ мһ мһҗлҰ¬м—җ лҲ„мӣ мқ„ л•Ңл¶Җн„° к№° л•Ңк№Ңм§Җмқҳ мғҒнғңл§Ңмқ„ нҸ¬н•Ён•ҳкё° л•Ңл¬ём—җ лӢӨлҘҙкІҢ лӮҳнғҖлӮ¬мқ„ кІғмңјлЎң мғқк°ҒлҗңлӢӨ. л”°лқјм„ң мҲҳл©ҙм–‘мғҒмқ„ мёЎм •н•Ём—җ мһҲм–ҙ л‘җ к°Җм§Җ л°©лІ•мқ„ лі‘н–үн•ҳм—¬ 비көҗн•ҳлҠ” л°ҳліөм—°кө¬к°Җ мҡ”кө¬лҗңлӢӨ.
мһ„мғҒмӢӨмҠөкё°к°„ мӨ‘ к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙм–‘мғҒм—җ мҳҒн–Ҙмқ„ лҜём№ҳлҠ” мҡ”мқёмқҖ мҲҳл©ҙм–‘мғҒмқҳ мёЎм •л°©лІ•м—җ л”°лқј лӢӨлҘҙкІҢ лӮҳнғҖлӮ¬лӢӨ. мІ« лІҲм§ё, м„Өл¬ём§ҖлЎң мёЎм •н•ң мҲҳл©ҙм–‘мғҒм—җлҠ” мқјмЈјкё°мҲҳл©ҙмң нҳ•кіј м•ҢмҪ”мҳ¬ м„ӯм·Ёк°Җ мҳҒн–Ҙмқ„ лҜём№ҳлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мң л°ңмҡ”мқёмқё мқјмЈјкё°мҲҳл©ҙмң нҳ•мқҙ м Җл…Ғнҳ•м—җ к°Җк№Ңмҡҙ н•ҷмғқмқјмҲҳлЎқ мҲҳл©ҙмқҳ м§Ҳмқҙ лӮ®м•ҳлӢӨ. ліё м—°кө¬ лҢҖмғҒмһҗмқҳ 73.9%к°Җ м•„м№ЁлІҲ мӢӨмҠөмһ„мқ„ кі л Өн• л•Ң м Җл…Ғнҳ•м—җ к°Җк№ҢмҡёмҲҳлЎқ м•„м№Ё мқјм°Қ мӢңмһ‘лҗҳлҠ” мӢӨмҠөмқҳ л¶ҖлӢҙкіј 짧мқҖ мҲҳл©ҙмӢңк°„мңјлЎң мқён•ҙ мҲҳл©ҙмқҳ м§Ҳмқҙ лӮ®лӢӨкі н•ҙм„қн• мҲҳ мһҲлӢӨ. мқҙлҠ” м Җл…Ғнҳ•мқҳ к°„нҳёлҢҖн•ҷмғқмқҙ м•„м№ЁлІҲ мӢӨмҠөмӢңм—җлҠ” 짧мқҖ мҲҳл©ҙмқ„ м·Ён•ҳкІҢ лҗҳм–ҙ мҲҳл©ҙл°•нғҲмқ„ ліҙмҳҖмңјл©° мҲҳл©ҙмһҘм• лҸ„ к°ҖмһҘ л§Һмқҙ нҳёмҶҢн•ңлӢӨкі ліҙкі н•ң м—°кө¬кІ°кіј[
5]мҷҖ мң мӮ¬н•ң кІ°кіјмқҙлӢӨ. мқҙмІҳлҹј м Җл…Ғнҳ• мқјмЈјкё°мҲҳл©ҙмң нҳ•мқ„ к°Җм§ҖлҠ” к°„нҳёлҢҖн•ҷмғқмқҳ кІҪмҡ° мҲҳл©ҙмһҘм• лҘј к·№ліөн•ҳкё° мң„н•ң л…ёл Ҙмқҙ лҚ”мҡұ н•„мҡ”н• кІғмқҙл©° кө¬мІҙм Ғмқё к·№ліөл°©м•Ҳмқ„ лӘЁмғүн• н•„мҡ”к°Җ мһҲлӢӨ.
ліё м—°кө¬м—җм„ң м§ҖмҶҚмҡ”мқёмқё н•ҳлЈЁ м Ғм • м•ҢмҪ”мҳ¬ м„ӯм·Ёлҹү мқҙн•ҳмқё мҶҢлҹүмқҳ м•ҢмҪ”мҳ¬ м„ӯм·ЁлҘј н•ң н•ҷмғқл“ӨмқҖ мҲҳл©ҙмқҳ м§Ҳмқҙ лҶ’кІҢ лӮҳнғҖлӮ¬лӢӨ. мқҙлҠ” м•ҢмҪ”мҳ¬мқҙ мҶҢлҹү м„ӯм·Ё мӢң л№ лҘё мҲҳл©ҙмқ„ мң лҸ„н•ҳкі лӢӨлҹү м„ӯм·Ё мӢң мҲҳл©ҙ нӣ„л°ҳл¶Җ(мғҲлІҪ)м—җ л°ҳлҸҷм„ұ л¶Ҳл©ҙмқ„ мң л°ңн•ҳкІҢ лҗҳлҠ”лҚ°[
28], ліё м—°кө¬ лҢҖмғҒмһҗл“ӨмқҖ мҶҢлҹү м•ҢмҪ”мҳ¬ м„ӯм·Ёмқҳ м§„м •нҡЁкіјлЎң л№ лҘё мҲҳл©ҙмң лҸ„[
28]к°Җ мқҙлЈЁм–ҙм ё мЈјкҙҖм ҒмңјлЎң мқём§Җн•ҳлҠ” мҲҳл©ҙмқҳ м§Ҳ м җмҲҳк°Җ лҶ’кІҢ лӮҳнғҖлӮ¬мқ„ кІғмңјлЎң мғқк°ҒлҗңлӢӨ.
л‘җ лІҲм§ё, м•ЎнӢ°к·ёлһҳн”јлҘј нҶөн•ҙ мӮ°м¶ңлҗң мҙқ мҲҳл©ҙмӢңк°„м—җлҠ” мўҢмӢқмғқнҷңкіј мЈјк°„мЎёлҰјмҰқмқҙ мҳҒн–Ҙмқ„ мЈјлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мҙүл°ңмҡ”мқёмқё мўҢмӢқмғқнҷңмӢңк°„мқҙ кёёмҲҳлЎқ мҙқ мҲҳл©ҙмӢңк°„мқҙ 짧кІҢ лӮҳнғҖлӮ¬лӢӨ. мқҙлҠ” н•ҳлЈЁ нҸүк· мўҢмӢқмғқнҷңмӢңк°„мқҙ к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмҳҒн–Ҙмҡ”мқёмңјлЎң лӮҳнғҖлӮ¬лҚҳ м„ н–үм—°кө¬[
7]кІ°кіјмҷҖ мң мӮ¬н•ҳмҳҖлӢӨ. к·ёлҹ¬лӮҳ мһ„мғҒмӢӨмҠө мӨ‘мқҳ к°„нҳёлҢҖн•ҷмғқмқҖ к°•мқҳ кё°к°„м—җ 비н•ҙ нҷңлҸҷлҹүмқҙ л§Һм•ҳмқ„ кІғмңјлЎң мҳҲмёЎн–ҲмқҢм—җлҸ„ л¶Ҳкө¬н•ҳкі н•ҳлЈЁ нҸүк· мўҢмӢқмғқнҷңмӢңк°„мқҙ 7.18мӢңк°„мқҙм—Ҳкі , к·ё мӨ‘ кіјм ңлЎң мқён•ң л¬ём„ңмһ‘м—… мӢңк°„мқҙ к°ҖмһҘ кёём—ҲлӢӨ. кіјмӨ‘н•ң н•ҷм—…лҹүмңјлЎң м•үм•„м„ң мғқнҷңн•ҳлҠ” мӢңк°„мқ„ мӨ„мқҙкё°лҠ” нҳ„мӢӨм ҒмңјлЎң м–ҙл Өмҡ°лӮҳ мҲҳл©ҙ н–ҘмғҒмқ„ мң„н•ҙм„ң мӢ мІҙнҷңлҸҷлҹүмқ„ мҰқк°ҖмӢңнӮӨлҠ” мӨ‘мһ¬к°Җ н•„мҡ”н•ҳлӢӨ.
м§ҖмҶҚмҡ”мқёмқё мЈјк°„мЎёлҰјмҰқ м—ӯмӢң мҙқ мҲҳл©ҙмӢңк°„м—җ мҳҒн–Ҙмқ„ мЈјлҠ” кІғмңјлЎң лӮҳнғҖлӮ¬лӢӨ. мқҙлҹ¬н•ң кІ°кіјлҠ” мЈјк°„мЎёлҰјмҰқмқҙ мһҲлҠ” лҢҖмғҒмһҗк°Җ м—ҶлҠ” лҢҖмғҒмһҗм—җ 비н•ҙ мҙқ мҲҳл©ҙмӢңк°„мқҙ 짧кІҢ лӮҳнғҖлӮң м„ н–үм—°кө¬мҷҖ мқјм№ҳн•ҳмҳҖлӢӨ[
20]. ліё м—°кө¬м—җм„ң 38.7% н•ҷмғқмқҙ мЈјк°„мЎёлҰјмҰқмқ„ нҳёмҶҢн–ҲлҠ”лҚ° мқҙлҠ” к°„нҳёлҢҖн•ҷмғқ мӨ‘ 35% н•ҷмғқмқҙ мЈјк°„мЎёлҰјмҰқмқ„ нҳёмҶҢн–ҲлҚҳ м—°кө¬[
10] кІ°кіјмҷҖ мң мӮ¬н•ҳлӢӨ. мһ„мғҒмӢӨмҠө мӨ‘мқё к°„нҳёлҢҖн•ҷмғқмқҳ мЈјк°„мЎёлҰјмҰқмқҖ л¶Ҳм„ұмӢӨн•ң мӢӨмҠөнғңлҸ„лЎң л№„м¶°м ё мўӢм§Җ м•ҠмқҖ нҸүк°ҖлҘј л°ӣкІҢ лҗ мҲҳ мһҲлӢӨ. к·ёл Үкё° л•Ңл¬ём—җ к°„нҳёлҢҖн•ҷмғқмқҳ мЈјк°„мЎёлҰјмҰқмқ„ н•ҙкІ°н•ҙ мӨ„ л°©м•Ҳ л§Ҳл Ёмқҙ мӢңкёүн•ҳлӢӨкі нҢҗлӢЁлҗңлӢӨ.
л§Ҳм§Җл§үмңјлЎң SpielmanвҖҷs 3PлӘЁлҚё лӮҙм—җ нҸ¬н•Ёлҗҳм—ҲмңјлӮҳ 분м„қ кІ°кіј мң мқҳн•ң мҳҒн–Ҙмқ„ лҜём№ҳм§Җ м•ҠмқҖ мҡ”мқёл“ӨмқҖ мҠӨнҠёл ҲмҠӨ, көҗлҢҖмӢӨмҠө, к·ёлҰ¬кі мҲҳл©ҙ кҙҖл Ё мӢқмҠөкҙҖмқҙм—ҲлӢӨ. м„ н–үм—°кө¬м—җм„ң[
6] к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмһҘм• мҙүл°ңмҡ”мқёмңјлЎң м ңмӢңлҗҳм—ҲлҚҳ мҠӨнҠёл ҲмҠӨлҠ” ліё м—°кө¬м—җм„ң мң мқҳн•ҳм§Җ м•Ҡм•ҳлӢӨ. мқҙлҠ” ліё м—°кө¬ лҢҖмғҒмһҗмқҳ мҠӨнҠёл ҲмҠӨ м җмҲҳк°Җ мӨ‘м •лҸ„м—җ 집мӨ‘лҗҳм—Ҳкі , мҠӨнҠёл ҲмҠӨлҘј мёЎм • мӢңкё°к°Җ н•ҙлӢ№ көҗкіјлӘ© мӢӨмҠөмқјм • мў…лЈҢмҷҖ кё°кі„ м°©мҡ© мў…лЈҢ мӢңм җмңјлЎң кіјм ңмҷҖ мӢӨмҠөм—җ лҢҖн•ң мҠӨнҠёл ҲмҠӨк°Җ к°җмҶҢлҗң мӢңкё°мҳҖкё° л•Ңл¬ёмқё кІғмңјлЎң мғқк°ҒлҗңлӢӨ. мқҙм—җ 추нӣ„ м—°кө¬м—җм„ңлҠ” мҠӨнҠёл ҲмҠӨмқҳ мёЎм •мӢңкё°лҘј ліҖкІҪн•ҙм•ј н• н•„мҡ”к°Җ мһҲмқ„ кІғмңјлЎң мғқк°ҒлҗңлӢӨ.
мҙүл°ңмҡ”мқём—җ н•ҙлӢ№н•ҳлҠ” көҗлҢҖмӢӨмҠө м—ӯмӢң нҡҢк·Җ분м„қ кІ°кіј мң мқҳн•ң мҲҳл©ҙ мҳҒн–Ҙмҡ”мқёмңјлЎң лӮҳнғҖлӮҳм§Җ м•Ҡм•ҳлӢӨ. мқҙлҠ” м•„м№ЁлІҲ мӢӨмҠөкіј м Җл…ҒлІҲ мӢӨмҠөмқ„ 1мЈјм”© көҗлҢҖн•ҳлҠ” л°©мӢқмқҳ көҗлҢҖмӢӨмҠөмқҙ к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмҳҒн–Ҙ мҡ”мқёмңјлЎң лӮҳнғҖлӮ¬лҚҳ м—°кө¬кІ°кіј[
5]мҷҖлҠ” мғҒмқҙн•ҳлӢӨ. ліё м—°кө¬м—җм„ңлҠ” мЈјмӨ‘ 5мқј лҸҷм•Ҳмқҳ м•ЎнӢ°к·ёлһҳн”„ м°©мҡ©мқ„ кё°мӨҖмңјлЎң н•ҳм—¬ 1мЈјмқј мқҙлӮҙм—җ м•„м№ЁлІҲкіј м Җл…ҒлІҲ мӢӨмҠөмқ„ лӘЁл‘җ кІҪн—ҳн•ҳлҠ” кІҪмҡ°лҘј көҗлҢҖмӢӨмҠөмңјлЎң м •мқҳн•ҳмҳҖкі мқҙм—җ л”°лқј көҗлҢҖмӢӨмҠөн•ҷмғқ 집лӢЁ мҲҳк°Җ 19лӘ…мңјлЎң м „мІҙмқҳ м•Ҫ 16.0%м—җ м§ҖлӮҳм§Җ м•Ҡм•ҳлҚҳ м ңн•ңмқҙ мһҲкё° л•Ңл¬ёмқҙлқј мғқк°ҒлҗңлӢӨ. л”°лқјм„ң көҗлҢҖмӢӨмҠөн•ҳлҠ” н•ҷмғқмқ„ көҗлҢҖмӢӨмҠөн•ҳм§Җ м•ҠлҠ” н•ҷмғқмқҳ мҲҳмҷҖ мң мӮ¬н•ң мҲҳмӨҖмңјлЎң нҷ•ліҙн•ҳкі мқҙлҘј 분м„қн• н•„мҡ”к°Җ мһҲлӢӨ.
м§ҖмҶҚмҡ”мқёмқё м№ҙнҺҳмқём„ӯм·ЁмҷҖ м•јмӢқм„ӯм·ЁлҠ” мң мқҳн•ң мҲҳл©ҙ мҳҒн–Ҙмҡ”мқёмңјлЎң лӮҳнғҖлӮҳм§Җ м•Ҡм•ҳмңјл©° мқҙлҠ” лҢҖн•ҷмғқмқҳ м№ҙнҺҳмқё м„ӯм·Ёлҹүмқҙ мҰқк°Җн• мҲҳлЎқ мҲҳл©ҙмқҳ м§Ҳмқҙ м Җн•ҳлҗҳм—Ҳкі , м№ҙнҺҳмқёмқҖ мҲҳл©ҙмқҳ м§Ҳм—җ мҳҒн–Ҙмқ„ мЈјкі [
29], м•јмӢқм„ӯм·Ёлҹүмқҙ лҶ’мқ„мҲҳлЎқ мҲҳл©ҙмқҳ м§Ҳмқҙ лӮ®м•ҳлҚҳ м„ н–ү м—°кө¬ кІ°кіј[
30]мҷҖ м°Ёмқҙк°Җ мһҲм—ҲлӢӨ. мқҙлҠ” ліё м—°кө¬ лҢҖмғҒмһҗмқҳ н•ҳлЈЁ нҸүк· м№ҙнҺҳмқё м„ӯм·Ёлҹүмқҙ н•ҳлЈЁ м Ғм • м„ӯм·Ёлҹү[
22]мқё 400 mg мқҙн•ҳмҳҖкі , м•јмӢқм„ӯм·Ёмқҳ кІҪмҡ°лҸ„ н•ҳлЈЁ мӢқмӮ¬лҹү м Ҳл°ҳ(50%) мқҙмғҒмқё н•ҷмғқмқҙ 8лӘ…(6.7%)мңјлЎң л§Өмҡ° м ҒмқҖ мҲҳмҳҖкё° л•Ңл¬ёмқё кІғмңјлЎң мғқк°ҒлҗңлӢӨ. м№ҙнҺҳмқё м„ӯм·ЁмҷҖ м•јмӢқм„ӯм·Ёмқҳ кІҪмҡ° к·ё ліҖмқҙк°Җ нҒ¬кІҢ лҢҖмғҒмһҗлҘј м„ м •н•ҳм—¬ 추нӣ„ л°ҳліөм—°кө¬к°Җ н•„мҡ”н•ң кІғмңјлЎң ліҙмқёлӢӨ.
мқҙмғҒмқҳ м—°кө¬кІ°кіјлҘј нҶөн•ҙ лӢӨмқҢкіј к°ҷмқҙ м ңм–ён•ҳкі мһҗ н•ңлӢӨ. мІ«м§ё, 추нӣ„ мҲҳл©ҙ кҙҖл Ё м—°кө¬лҘј мҲҳн–үн• л•Ң мЈјкҙҖм Ғ мёЎм •кіј н•Ёк»ҳ мғқлҰ¬м Ғ мёЎм •мқ„ лі‘н–үн•ҳм—¬ мҲҳл©ҙмқҳ мЈјкҙҖм Ғ, к°қкҙҖм Ғ мёЎл©ҙмқ„ лӘЁл‘җ кі л Өн•ҳлҠ” кІғмқҙ н•„мҡ”н•ң кІғмңјлЎң мғқк°ҒлҗңлӢӨ. л‘ҳм§ё, көҗлҢҖмӢӨмҠөмқ„ н•ҳлҠ” н•ҷмғқмқҳ мҲҳлҘј 충분нһҲ нҷ•ліҙн•ң л°ҳліөм—°кө¬к°Җ н•„мҡ”н•ҳл©°, мһ„мғҒмӢӨмҠө кё°к°„мқҙ м•„лӢҢ мҲҳм—… кё°к°„м—җ мһҲлҠ” к°„нҳёлҢҖн•ҷмғқмқҳ мҲҳл©ҙмғҒнғңмҷҖ 비көҗн•ҳлҠ” м—°кө¬ лҳҗн•ң н•„мҡ”н•ң кІғмңјлЎң ліҙмқёлӢӨ. м…Ӣм§ё, ліё м—°кө¬м—җм„ңлҠ” мҠӨнҠёл ҲмҠӨлҘј н•ҙлӢ№ мӢӨмҠө л§Ҳм§Җл§ү лӮ мёЎм •н•ҳм—¬ мҠӨнҠёл ҲмҠӨк°Җ мҲҳл©ҙм—җ лҜём№ҳлҠ” мҳҒн–Ҙмқ„ нҷ•мқён•ҳкё° м–ҙл Өмӣ мңјл©°, лҳҗн•ң лҢҖмғҒмһҗк°Җ ліҙкі н•ң мҠӨнҠёл ҲмҠӨ м җмҲҳмқҳ ліҖмқҙк°Җ м Ғм—ҲлӢӨ. л”°лқјм„ң мҠӨнҠёл ҲмҠӨ мёЎм • мӢңкё°лҘј лӢ¬лҰ¬н•ҳлҠ” л°ҳліөм—°кө¬к°Җ н•„мҡ”н•ҳлӢӨкі мғқк°ҒлҗңлӢӨ. л„·м§ё, мҲҳл©ҙкҙҖл Ё мӢқмҠөкҙҖ, мҰү м№ҙнҺҳмқё, м•ҢмҪ”мҳ¬ л°Ҹ м•јмӢқ м„ӯм·Ё л“ұм—җм„ң ліҖмқҙк°Җ нҒ¬кІҢ лӮҳнғҖлӮ мҲҳ мһҲлҸ„лЎқ н‘ңліёмқ„ 추м¶ңн•ҳкұ°лӮҳ лҢҖмғҒмһҗмқҳ мҲҳлҘј лҚ” л§Һмқҙ нҷ•ліҙн•ҳм—¬ м—°кө¬лҘј мҲҳн–үн• н•„мҡ”к°Җ мһҲлҠ” кІғмңјлЎң мғқк°ҒлҗңлӢӨ.



 PDF Links
PDF Links PubReader
PubReader Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print