국내 혈액투석 환자를 위한 구조화된 교육프로그램의 효과에 관한 통합적 문헌고찰
The effectiveness of structured educational programs for hemodialysis patients in Korea: an integrated literature review
Article information
Trans Abstract
Purpose
The purpose of this study was to provide evidence for future research by analyzing the contents, delivery methods, and educational effects of educational programs for hemodialysis patients.
Methods
A literature review was conducted in the following order: problem identification, literature search and data collection, data evaluation, data analysis, and data presentation. In total, 936 documents were retrieved from the search, and 24 documents were finally included in this study.
Results
The contents of the educational programs were comprehensive hemodialysis-related knowledge education in seven studies, exercise-related education in 10 studies, diet-related education in four studies, drug-related education in one study, and complex education in two studies. The delivery methods were pamphlets in six studies, audio-visual materials in four studies, direct guidance by researchers in six studies, and multiple methods in seven studies. The effects of the educational program were divided into physical indicators, emotional indicators, and knowledge and performance related to hemodialysis. Sixteen out of 20 articles using physical indicators showed significant outcomes, and 10 out of 12 articles using emotional indicators derived positive results. Hemodialysis-related knowledge and performance were measured in eight and 10 studies, respectively, and meaningful results were found in six studies for knowledge and seven studies for performance.
Conclusion
Future research will require the development of a systematic and standardized educational program with comprehensive content that can be provided to all hemodialysis patients, as well as a highly accessible education delivery method to enhance the effectiveness of education.
서론
1. 연구의 필요성
말기신부전으로 진단받은 환자들은 신대체요법으로 혈액투석, 복막투석 또는 신장이식을 선택하게 된다. 대한신장학회의 발표에 따르면 2022년 누적 말기신부전환자는 134,826명으로 매년 증가하는 추세이며 이중 약 80% 환자들이 혈액투석을 받는 것으로 보고되었다[1]. 혈액투석 치료를 통해 말기신부전 환자는 신체기능을 유지할 수 있고 합병증을 예방할 수 있다[2]. 그러나 보다 건강한 삶을 유지 및 증진하기 위해서는 혈액투석 치료를 유지하는 것 뿐 아니라 혈액투석의 효과를 높이고 혈액투석으로 인한 2차 부작용을 예방하기 위한 자가간호 곧 생활습관의 변화가 필요하며 또 이를 위한 의료진의 개입은 필수적이다[2]. 선행연구를 살펴보면 Kim과 Kim [3]의 연구에서 혈액투석 환자의 혈액투석에 관련 지식정도가 높을수록 자가간호 수행이 더 잘 이루어진다고 하였고 자가간호 수행이 높을수록 환자의 삶의 질은 높아진다고 하였다[4]. 간호사는 교육을 통해서 환자가 자신의 질병을 이해하고 스스로 관리할 수 있도록 도와야 하며 환자는 간호사의 일관성있는 교육을 통해서 자신의 질병을 치료하고 회복하는데 적극적으로 참여할 수 있어야 한다[5]. 간호사의 계속적인 교육은 혈액투석 환자의 식이관리, 혈관관리 등 적극적이고 지속적인 자가간호에 중요한 영향을 미치므로[6] 간호사는 혈액투석실의 특수성을 고려하고 질병의 기전을 이해하며 혈액투석 환자의 경험을 존중하는 교육을 실시해야 한다[7]. 이는 혈액투석 환자의 혈액투석 관련 지식수준을 높이고 자가간호 수행을 통해 환자의 건강수준과 삶의 질을 높이는 데 기여할 것이다[8].
대한신장학회에서는 혈액투석 환자를 위한 표준화된 교육 내용을 제시하고 있으며 이는 크게 신장의 이해, 식이요법, 운동, 투약, 혈관관리의 5부분으로 구분된다. 구체적인 내용은 신장의 기능과 생리, 수분과 염분조절, 칼륨과 인 섭취 제한 등의 내용을 포함한 식이요법, 적절한 양의 운동과 휴식, 규칙적인 투약, 혈관통로 및 피부 관리 등이라 할 수 있다[9]. 그러나 이와같은 내용의 교육이 실제 이루어지는지, 어떻게 전달될 때 효과적인지, 어떠한 지표로 교육의 내용을 평가해야 하는지에 대한 제시가 없어 이 또한 각 기관의 형태나 인력구성 수준, 의료진의 개인적인 역량에 의존해야 하는 상황이다. 또한 프로그램의 내용이 학회 회원에게만 공개되고 있어 일반 간호사들의 접근이 어렵고 그 활용도 자유롭지 못한 실정이라 할 수 있겠다. 또한 최근 의료기관과 혈액투석 관련 학술기관 등에서 혈액투석 환자를 위한 교육 영상을 유투브 등의 채널을 통해 제공하고 있다. 이는 혈액투석 환자 누구나 쉽게 접근 가능하고 여러 채널의 교육을 다양하게 들을 수 있다는 장점이 있으나 교육과정이 체계적으로 이루어지지 않고 교육의 효과를 평가할 수 없으며 의료인의 적극적인 피드백이 개입되지 않는다는 점에서 한계를 지닌다.
혈액투석 환자를 대상으로 한 교육관련 선행연구를 살펴보면 그 내용에서는 신장 기능, 식이요법, 운동, 투약, 혈관관리 등의 혈액투석 환자 교육의 전반적인 내용을 포함하기보다 식이요법이나 운동프로그램 등 어느 한 분야의 교육에 치우쳐져 있어 포괄적이고 다양한 교육내용이 포함된 교육프로그램은 부족한 실정이다[4,10,11]. 또한 교육이 단순히 지식을 전달하는 것에 그치는 것이 아니라 이행을 유도하기 위해서는 적절한 교육전달 방법을 선택하거나 내용의 분량을 조절하는 등의 교육전달 체계가 적절히 조직되는 것이 중요한데 현재까지 혈액투석에 관한 교육은 주로 구두로 이루어지거나 소책자나 메모지 등을 이용하여 제시되는 등 교육전달 방법이 한정적이고 그 내용의 질이나 양이 표준화되어있지 않다[12]. 따라서 이러한 방법은 환자의 건강상태나 인지능력 등 환자만이 가지고 있는 개인적 특성이 고려되지 못한다는 점과 교육을 전달하는 간호사에 따라 교육의 내용과 질이 차이가 난다는 점에서 한계를 지닌다[12].
구조화된 프로그램은 교육의 내용과 방법이 계획적이고 조직적으로 구성된 프로그램으로[13] 이를 제공하였을 때 Ahn 등[14]의 연구에서는 식사요법의 이행정도가 증가하였고 Suk 등[15]의 연구에서는 환자역할 행위가 유의하게 증가하였으며 Cho [16]의 연구에서는 보다 높은 삶의 질 수준을 확인할 수 있었다. 그러나 Bae [12]의 연구에 따르면 혈액투석을 실시하는 기관이 종합병원인지, 개인병원인지에 따라 또한 교육간호사의 유무에 따라, 혈액투석실 근무경력에 따라 교육 수행정도에 유의한 차이를 나타냈으며 이에 혈액투석실의 형태와 상황에 구애받지 않고 모든 혈액투석실이 이용할 수 있는 표준화된 혈액투석 환자 교육프로그램의 개발을 제언하였다.
이에 본 연구는 구조화된 혈액투석 교육프로그램 중재연구의 현황을 통합하여 분석함으로써 혈액투석 교육프로그램의 내용, 교육전달방법, 그리고 그에 따른 결과지표와 효과를 파악하고자 한다. 이로써 본 연구의 결과를 모든 혈액투석 환자에게 적용할 수 있는 체계적이고 표준화된 교육프로그램의 개발과 향후 연구를 위한 근거 자료로 제공하고자 한다.
2. 연구의 목적
혈액투석 환자에게 제공된 교육프로그램 관련 문헌을 통합적 고찰함으로써 국내 혈액투석 환자 교육프로그램의 내용, 방법, 결과지표를 파악하는 것이다.
구체적인 목적은 다음과 같다.
1) 국내 혈액투석 환자 대상의 구조화된 교육프로그램의 내용을 파악한다.
2) 국내 혈액투석 환자 대상의 구조화된 교육프로그램의 교육 전달 방법을 파악한다.
3) 국내 혈액투석 환자 대상의 구조화된 교육프로그램의 결과지표를 확인하고 효과를 파악한다.
연구 방법
1. 연구 설계
본 연구는 국내 혈액투석 환자를 대상으로 한 혈액투석 교육프로그램 관련 국내 연구논문을 통합적 고찰방법으로 분석한 문헌고찰 연구이다.
2. 자료 수집
본 연구에서 다루는 주제인 혈액투석 환자의 교육프로그램과 관련한 특성을 고려하여 Whittemore와 Knafl [17]의 통합적 고찰방법에 따라 5단계로 진행하였다. 구체적인 과정은 1단계 문제규명, 2단계 문헌검색 및 자료수집, 3단계 자료평가, 4단계 자료분석, 5단계 자료제시 순이었다.
1) 문제규명
문헌고찰의 첫 단계로 연구자가 제시한 문제들과 관심있는 변수를 중심으로 단계적으로 규명하였다. 이를 위해 본 연구에서 제기하는 문제는 다음과 같았다. 첫째, 혈액투석 환자 교육프로그램의 내용은 포괄적인가? 부분적인가? 둘째, 혈액투석 환자 교육프로그램의 교육 전달 방법은 전통적인가? 새로운 전달방법이 제시되어 있는가? 셋째, 혈액투석 환자 교육프로그램의 결과지표는 무엇이며 효과는 어떠한가?
2) 문헌검색 및 자료수집
(1) 문헌검색방법
객관적 지표를 활용하여 효과를 검증한 실험연구를 선정기준으로 제시하게 되었다.
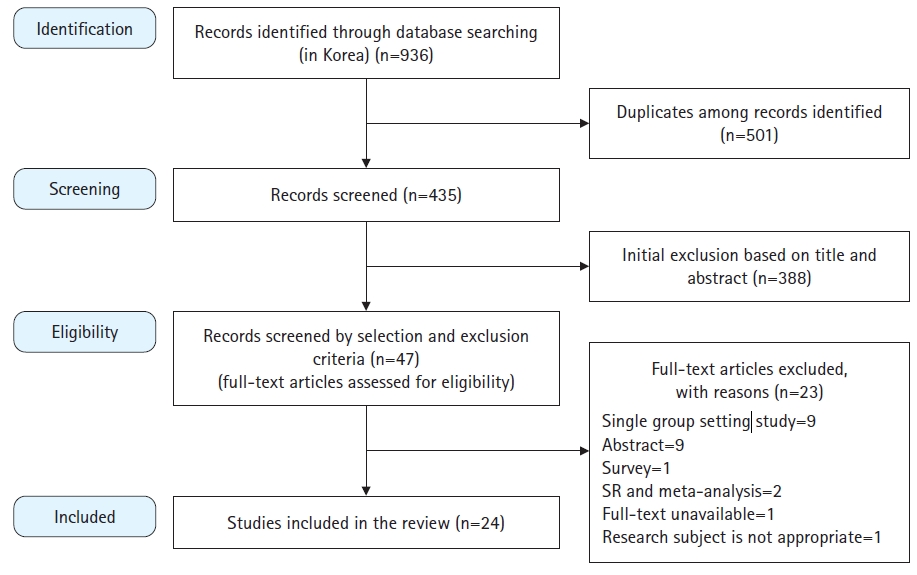
문헌검색을 위해 한국학술연구정보서비스(RISS), 한국학술정보(KISS), 누리미디어(Dbpia), 한국과학기술정보연구원(Science ON), 국립중앙도서관의 5개 검색엔진을 이용하였다. 검색어는 ‘혈액투석환자 교육’, ‘혈액투석환자 신장과 이해’, ‘혈액투석환자 식이요법’, ‘혈액투석환자 운동’, ‘혈액투석환자 투약’, ‘혈액투석환자 혈관관리’를 사용하였고, 이는 대한신장학회에서 만성신부전 환자를 대상으로 발간한 혈액투석 교육자료에 근거하였다. 각각의 데이터베이스에서 검색되는 전 기간의 연구를 포함하였으며 선정기준과 배제기준에 따라 최종 분석문헌을 채택하였다(Figure 1).
• 선정기준
- 국내 혈액투석 환자 중 성인을 대상으로 한 연구
- 실험중재가 구조화된 프로그램으로 논문에 제시되며 대조군이 설정된 실험 연구
• 제외기준
- 초록발표나 학위논문 같은 학회지에 게재되지 않은 연구
- 서술적 조사연구, 메타분석연구, 질적연구 같은 교육프로그램의 효과에 대한 객관적 지표가 제시되지 않은 연구
(2) 문헌선정
1단계에서 본 연구자가 문헌을 검색한 결과 총 936개의 문헌이 검색되었다. 각 데이터베이스의 중복(501개)된 연구를 제외한 후 문헌은 총 435개였다. 연구자가 435개의 문헌의 제목과 초록을 검토하여 본 연구의 주제와 형식에 부합하는지 확인하고 논의하는 과정을 거쳐 부적합한 문헌 181개와 학위논문 207개를 배제하였다. 47개의 문헌이 1차적으로 선정되었으며 1차 선정문헌을 대상으로 본문을 검토하여 원문을 찾을 수 없는 경우, 연구대상이 적절하지 않은 경우, 단일군 설계연구 등의 23개 문헌을 제외하였다. 문헌 선정 결과 1992년부터 2020년까지 총 24개의 문헌이 본 연구에 포함되었다.
3) 자료평가
최종 선택된 24개의 문헌은 JBI.Global에서 제시한 유사실험연구용 문헌의 질 평가지를 활용하여 자료의 질을 평가하였다[18]. JBI.Global에서 제시한 문헌의 질 평가지는 (1) 독립변수와 종속변수 관계의 명확성 (2) 대상의 동질성 (3) 외생변수의 통제 (4) 대조군 설정 (5) 반복 측정 여부 (6) 대조군 후속조치와 관련한 윤리적 고려 (7) 결과 측정 방법의 동일성 (8) 측정방법의 신뢰성 (9) 통계방법의 적절성의 9가지 평가항목으로 구성되어 있으며 각 항목은 “예, 아니오, 불분명, 해당되지 않음“ 으로 평가된다. 본 연구에 포함된 24개의 문헌은 1,2,4,7,8,9번 항목에서 모두 예의 평가를 받았고 3번 항목에서 중재 프로그램 이외의 유사한 치료나 교육을 받지 않은 것으로 아니오 평가를 받았다. 반복측정 여부를 평가한 5번 항목에서는 8개의 문헌이 교육 후 일정 간격을 두고 반복 측정을 실시하였으며 그 외 16개 문헌은 사전·사후조사만을 실시한 것으로 나타났다. 또한 6번 문항, 중재 프로그램을 제공받지 못한 대조군에 대한 윤리적 고려로 교육 후 후속조치를 실시하였거나 그에 따른 계획을 보고한 문헌은 8개였으며 그 외 문헌은 후속조치에 대한 언급이 없어 불분명으로 평가되었다. 교신저자 1인이 1차 평가를 담당하였고 주저자 1인이 1차 평가를 토대로 2차 평가를 실시한 후 최종 선택된 24개 문헌을 모두 분석에 포함하는 것으로 결정하였다.
4) 자료분석
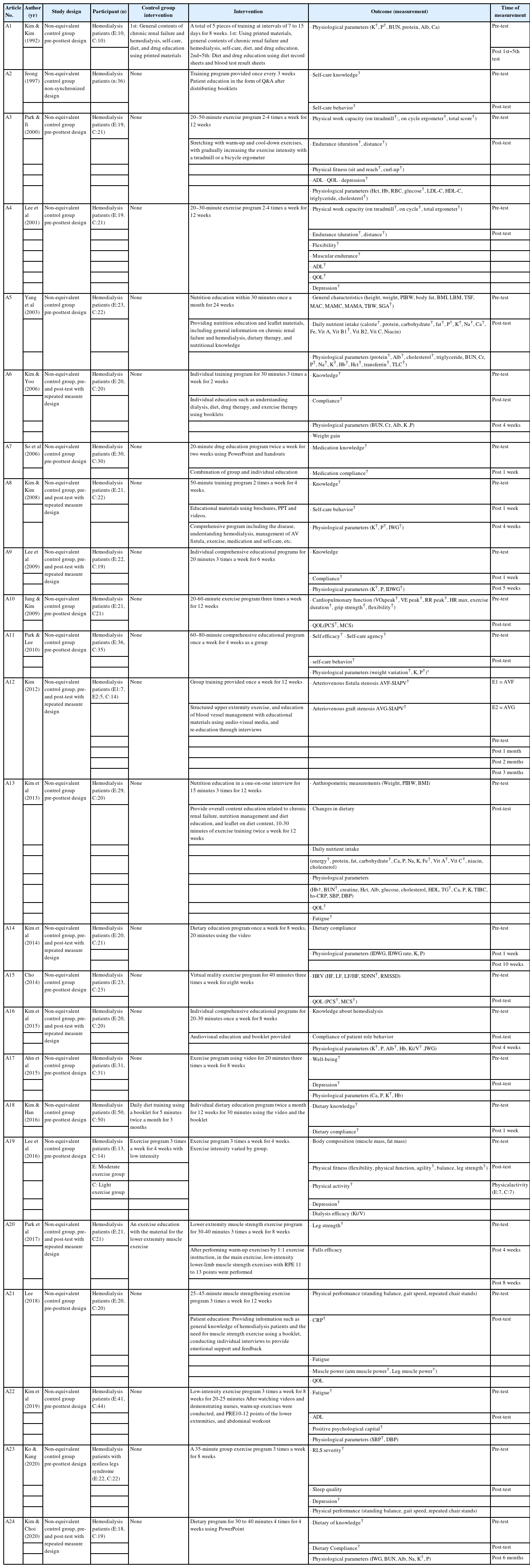
자료분석은 국내 혈액투석 환자를 대상으로 실시한 혈액투석 관련 교육프로그램의 내용과 교육방법 그리고 결과지표와 효과를 분석하는 것에 초점을 두었다. Whittemore와 Knafl [17]에 따르면 자료분석 단계에서 연구문제에 대한 통합된 결론을 얻기 위해서는 추출된 데이터를 항목별로 분류하고 범주화하여 비교, 분석하고 합성하는 과정을 거쳐야 한다고 제안하였다. 따라서 본 연구에서도 분석에 포함된 24개의 문헌을 저자, 게재 연도, 제목과 학술지명, 연구설계, 표본, 교육내용과 중재 방법, 연구결과 지표와 효과 순으로 분류하고 범주화하여 분석하였다(Table 1).
5) 자료제시
자료제시 단계에서는 자료분석 단계에서 분류 및 분석된 연구문제의 결과를 자료분석 틀에 맞게 정리하여 연구결과 단계에 제시하였다.
연구 결과
1. 선정된 문헌의 일반적 특성
최종 선택된 24개 문헌의 연구 설계 방법을 살펴보면 대부분의 문헌에서 비동동성 대조군 사전사후 설계방법을 사용하였고(15편, 62.5%), 비동등성 대조군 사전사후 시차설계 1편(4.2%), 비동등성 대조군 사전사후 반복측정설계를 사용한 연구가 8편(33.3%)이었다. 학술지에 출판된 문헌의 게재 연도는 2000년도 이전 문헌이 2편(8.3%)이었으며 2000년~2009년도 문헌이 8편(33.3%), 2010년 이후 문헌이 14편(58.4%)으로 2010년 이후 발표된 문헌이 가장 많았다. 게재 학술지 유형으로는 간호관련 학술지가 19편(79.2%)으로 가장 많았고 영양학관련 학술지가 2편(8.3%), 체육관련 학술지가 2편(8.3%), 의학관련 학술지가 1편(4.2%)이었으며 연구에 참여한 표본의 수는 40명 이하가 10편(41.7%), 41~60명이 10편(41.7%), 61명 이상이 4편(16.6%)으로 가장 많은 표본수를 포함한 문헌은 Kim과 Han[10]의 연구로 실험군 50명과 대조군 50명이 참여하였다.
2. 혈액투석 환자 대상 교육프로그램의 내용
분석에 포함된 문헌 중 ‘신장과 이해’, ‘식이요법’, ‘운동’, ‘투약’, ‘혈관관리’ 등과 같이 혈액투석 관련 지식을 포괄적으로 제공하는 교육프로그램을 실시한 문헌이 7편(29.1%)이었고, 혈액투석 환자의 하지운동, 상지운동 등을 포함한 운동관련 교육프로그램을 실시한 문헌이 10편(41.7%)이었으며, 식이요법과 영양 교육프로그램을 제공한 문헌이 4편(16.6%), 약물과 투약관련 교육프로그램이 1편(4.2%), 식이와 운동 교육프로그램을 병행한 연구와 운동과 혈관관리 교육프로그램을 병행한 연구가 각각 1편(4.2%)이었다. 교육 내용을 구체적으로 살펴보면 포괄적 혈액투석 관련 교육에는 혈액투석 원리, 식이조절, 약물복용, 동정맥루 관리방법 등의 내용이 포함되었고 식이관련 교육에는 수분과 염분 제한, 단백질과 열량 섭취, 인과 칼륨 섭취 조절과 음식 조리방법 등의 내용이 포함되었다. 약물복용과 관련된 교육에는 약물투여 목적과 복용방법, 부작용과 대처방법에 관한 내용이 포함되었고 운동관련 교육은 트레드밀과 에르고미터 등 기구를 이용한 운동프로그램과 스트레칭과 체중부하 운동 프로그램이 포함되었다.
각각 교육프로그램의 내용이 상이한 것과 관련하여 교육프로그램의 기간과 횟수, 교육시간 등 프로그램 구성도 다양하였다. 포괄적 혈액투석 관련 지식을 제공한 교육프로그램의 교육기간은 2주~8주 사이에 분포하였으며 교육횟수는 교육 내용의 범위와 집단교육과 개별교육 간의 차이 등의 이유로 총 1회~18회까지, 회당 교육시간 또한 20분~60분까지 다양하게 분포되었다. 운동 관련 교육 프로그램은 대다수의 문헌에서 교육 제공기간은 8~12주였으며 교육은 주 3회 이상, 회당 교육시간은 20~40분 사이였다. 식이요법 관련 교육프로그램의 경우 교육 제공기간은 1개월~6개월이었고 교육 횟수는 4회~8회였으며 회당 교육시간은 15분~1시간이었다. 약물과 투약관련 교육프로그램의 경우 교육은 2주간 주 2회 실시되었고 회당 교육시간은 20분 이내였다. 식이요법과 운동요법을 병행하여 교육프로그램을 제공한 경우 식이요법 관련 교육은 3개월간 총 3회 15분의 교육시간을 제공하였고 운동 관련 교육은 3개월 간 주2회 30분 이내로 제공되었다. 마지막으로 혈관관리 교육과 상지운동 프로그램을 병행한 경우 교육은 총 6개월간 주 1회 혈관관리 교육이 실시되었으며 구조화된 상지 운동 프로그램은 주 3회 이상 실시되었다.
3. 혈액투석 환자 대상 교육프로그램의 전달 방법
각 문헌에서는 대상자에게 효과적인 교육 전달을 위해 다양한 방법이 시도되었다. 교육자료는 교육 내용에 따라 시각 자료, 소책자, 직접지도 등의 방법으로 제공되었고 교육프로그램은 인공신장실 내부 환자 침상 또는 별도의 교육실 등에서 진행되었으며 교육 시기는 교육 내용에 따라 투석 전, 투석 중, 투석하지 않는 날에 실시되었다. 교육프로그램의 전달 방법을 분석한 결과 리플렛, 인쇄물 등이 포함된 소책자를 이용하여 교육한 문헌이 6편(25%)이었고 동영상, 파워포인트(이하 PPT) 등이 포함된 시각 자료로 교육한 문헌이 4편(16.7%)이었으며 일부 문헌에서는 프로그램을 연구자 또는 연구보조원이 직접 지도하기도 하였는데 이에 포함되는 문헌은 6편(25%)이었다. 또한 프로그램 내용에 따라 두 가지 교육방법을 혼합하여 사용하기도 하였는데 시청각 자료와 프로그램을 직접 제공하는 방법을 사용한 문헌이 4편(16.7%), 시청각 자료와 소책자를 함께 제공한 문헌은 3편(12.5%)이었다. 마지막으로 교육방법이 제시되지 않은 문헌이 1편(4.1%)이었다.
교육방법에 따른 프로그램 내용을 구체적으로 살펴보면 포괄적인 혈액투석 교육(3편)과 식이교육(2편), 약물복용교육(1편)은 소책자를 이용하여 교육하였고 혈관관리교육(1편), 식이교육(2편), 운동교육(1편)은 PPT자료나 동영상 자료를 이용하여 교육하였다. 운동교육은 주로 프로그램을 직접 운영하거나 지도하는 등의 방법으로 교육(6편)하였는데 이때 동영상 자료를 병행(3편)하기도 하였다. 동영상 자료와 소책자를 이용한 교육은 식이교육(1편)과 포괄적 혈액투석 교육(2편)이었다. 소책자나 동영상을 통한 교육자료는 전문기관의 교육자료나 선행연구를 토대로 연구자가 자체제작한 경우가 12편이었고 자료의 출처를 밝히지 않은 경우도 2편이었다.
4. 혈액투석 환자 대상 교육프로그램의 결과지표와 효과 분석
분석대상 문헌들은 최저 1개에서 최고 5개, 평균 2.5개의 결과지표를 사용하여 프로그램의 효과를 측정하였다. 먼저 결과변수로 사용된 개념은 크게 신체적 영역, 정서·사회적 영역으로 구분할 수 있었다. 신체적 영역에는 혈액 검사를 포함한 생리적 변수와 운동관련 지표 및 식이관련 지표 등이 포함되었으며 특히 운동관련 지표와 식이관련 지표는 교육 내용에 따라 1-3 가지의 세부항목으로 구분하여 측정되었다. 정서·사회적 영역에는 피로, 우울과 삶의 질, 웰빙, 긍정심리자본, 자기효능감, 낙상효능감, 지식 및 수행, 수면의 질이 포함되었다.
이를 구체적으로 살펴보면 총 24개의 문헌에서 신체적 영역 중 생리적 변수를 결과변수로 사용한 문헌은 20편(83.3%)으로 모든 결과변수 중 가장 많았고 체력, 운동능력, 신체수행능력 등 운동관련 측정의 결과를 지표로 사용한 문헌은 9편(45%)이었으며, 신체계측을 통한 영양섭취상태 또는 식습관 변화를 측정한 식이관련 측정결과를 지표로 사용한 문헌은 11편(55%)이었다. 정서적 영역에서 우울을 결과지표로 사용한 문헌은 5편(20.9%)이었고 삶의 질을 결과지표로 사용한 문헌은 6편(25%)이었으며 웰빙과 긍정심리자본, 자기효능감과 낙상효능감, 자가간호역량은 각각 1편(4.2%)이었다. 지식영역에서 투석관련 지식은 4편(16.7%)의 문헌에서 결과지표로 사용되었고 식이요법 지식은 2편(8.3%)의 문헌에서 결과지표로 사용되었으며 자가간호 지식과 약물지식은 각각 1편(4.2%)의 문헌에서 결과지표로 사용되었다. 수행영역에서는 환자역할 행위이행과 자가간호 행위 및 식이요법 이행이 각 3편(12.5%)이었고, 약물복용 이행정도는 1편(4.2%)의 문헌에서 결과변수로 사용되었다. 마지막으로 피로감을 결과지표로 사용한 문헌은 3편(12.5%)이었고 수면의 질을 결과지표로 사용한 문헌은 1편(4.2%)이었다(Table 1).
교육의 효과 측면에서 혈액투석 관련 교육프로그램 시행 후 통계적으로 유의미한 향상을 보인 변수는 신체적 영역의 생리적 변수 16편(A1,3,4,5,8,9,10,11,12,13,15,16,17,21,22,24)이었고, 가장 유의한 지표는 혈청 내 K⁺수치로 11편 중 7편(63.6%)에서 유의하였다. 혈청 내 P⁺수치는 11편 중 4편(36.4%)이 유의한 변화가 있었다. 정서적 영역의 우울은 5편(A3,4,17,19,23) 모두에서 유의한 변화가 있었다. 그 외 지식 8편(A2,6,7,8,18,24) 및 수행 10편(A2,6,7,8,9,11,24)과 삶의 질 4편(A4,10,13,15), 웰빙 1편(A17), 긍정심리자본 1편(A22), 자기효능감 1편(A11), 자가간호역량 1편(A11)에서도 교육 후 결과지표의 유의한 증가를 확인하였다. 그러나 낙상효능감과 수면의 질은 교육의 유의한 효과가 없었다(Table 2, Appendix 1).
교육프로그램이 종료되고 일정시간이 경과한 후 교육의 효과를 반복하여 측정한 연구(A6,8,9,12,14,16,20,24)는 총 8편(33.3%)이었으며 교육의 효과는 반복 측정 기간과 측정 지표에 따른 차이가 있었다. 반복 측정 간격은 최소 4주에서 최대 24주로 평균 9주 간격이었다.
논의
본 연구는 국내 혈액투석환자 대상으로 실시한 구조화된 교육프로그램의 내용과 교육 전달 방법 그리고 교육의 결과지표와 그 효과를 통합적 문헌고찰 방법을 이용하여 분석한 문헌고찰 연구이며 이를 통하여 향후 모든 혈액투석실에서 사용할 수 있는 혈액투석 환자를 위한 표준화 된 교육프로그램 개발을 위한 근거를 마련하고자 실시되었다.
국내 혈액투석 환자를 위한 교육프로그램 중 가장 많은 비중을 차지한 것은 혈액투석 환자의 운동관련 프로그램이었다. 혈액투석 환자에게서 운동요법은 환자의 체력을 증진시킴으로써 혈액투석으로 인한 합병증을 낮추고 피로, 우울 등의 혈액투석으로 인한 부작용을 감소시키는 등의 긍정적 효과를 가지는 것으로 보고되고 있다[19]. 본 연구에서도 운동프로그램이 제공된 9개의 문헌 모두에서 환자의 체력과 운동능력 등의 운동관련 지표가 향상되는 결과를 확인할 수 있었다. 그러나 대한신장학회, 대한투석협회 등과 같은 혈액투석 전문기관에서는 혈액투석 환자에게 운동요법, 식이요법 등을 비롯한 신장의 구조와 기능, 동정맥루 관리, 약물요법, 피부관리 등 혈액투석과 관련된 포괄적인 내용의 교육을 제공할 것을 권고하고 있다[11]. 환자에게 질병에 관한 정확한 정보와 예후에 관해 교육하는 것은 자신의 질병에 대한 불확실성을 낮추며 질병에 대한 불확실성이 낮아질 때 자가간호 능력과 환자역할 이행의도는 높아질 수 있다[20,21]. 혈액투석과 관련된 다양한 분야의 교육을 실시함으로써 혈액투석 환자의 자가간호 능력을 향상시키는 것은 혈액투석으로 인한 합병증을 예방하고 환자가 보다 높은 삶의 질을 영위하게 하는 것에 매우 중요하다. 그러나 본 연구에서 분석한 24개의 문헌 중 혈액투석과 관련된 포괄적인 교육프로그램을 제공한 문헌은 7편에 불과하였으며 나머지 17편은 운동요법이나 식이요법 등 어느 한 부분에만 치우친 교육을 실시한 것으로 확인되었다. 이는 교육을 제공받은 특정 부분에 한정하여 교육효과의 향상을 기대할 수 있으나 혈액투석 환자의 전반적인 건강을 유지·증진하는 것에는 한계가 있다고 할 수 있겠다. 따라서 앞으로 혈액투석 환자를 대상으로 하는 교육프로그램 연구는 특정한 부분만 교육하는 것이 아닌 혈액투석과 관련된 지식을 포괄적으로 다루는 교육프로그램 중재연구로 더욱 확대되어야 할 것이다.
운동관련 프로그램을 제외한 포괄적 혈액투석 관련 지식, 약물요법, 식이요법 등을 교육한 프로그램은 대부분 TV동영상이나 PPT를 활용한 시각자료, 또는 연구자가 자체제작한 소책자를 이용하여 교육을 실시하였다. 혈액투석 환자의 대대수가 노인이라는 점을 고려할 때 동영상 프로그램은 환자에게 필요한 만큼 반복적인 시청이 가능하다는 점과 큰 글씨와 영상을 이용하여 눈의 피로를 줄인다는 점에서 장점이 있다[22]. 또한 간호인력의 교육시간을 줄임으로써 직접간호를 수행할 수 있는 시간이 확보된다는 점에서 효과적이다[23]. 그러나 대상자가 원하는 시간에 원하는 장소에서 교육프로그램을 이용할 수 없으며 일상생활 중 궁금증이 발생했을 때 즉각적인 정보제공이 어렵다는 단점을 가지기도 한다. 소책자와 모바일 어플리케이션·유투브 등의 채널을 활용한 동영상 교육자료를 적절히 혼합하여 교육내용을 반복적으로 학습할 수 있게 하고 매 내원시마다 교육내용을 피드백하고 교육진행 상황을 점검하는 등 일관성있는 온·오프라인 교육전달 체계가 정립된다면 TV동영상이나 PPT와 같은 시청각 자료와 소책자 자료 제공의 단점을 보완하고 장점을 부각하며 한계를 극복하는 새로운 교육 전달 방법이 될 수 있을 것으로 사료된다.
교육 내용에 따라 교육프로그램을 실시하는 장소나 교육 시간이 다양하였다. 직접 운동을 지도하는 운동관련 교육 등 일부 교육이 병원 내 교육실, 대기실, 자택에서 이루어지기도 하였으나 대부분의 교육은 환자가 혈액투석을 받는 침상에서 이루어졌다. 또한 대부분의 교육은 혈액투석을 받는 시간 내에 이루어졌다. 일부 교육에서 혈액투석 대기 중이나 혈액투석을 받지 않는 날 등에 실시되기도 하였지만 대부분의 경우 환자가 혈액투석을 받고 있는 도중에 실시되었다. 이는 혈액투석 환자가 적어도 주 2~3회 병원을 방문하게 되고 적어도 4시간 이상 혈액투석을 받아야 하는 필연적인 조건이 운동요법에 있어 개인별 맞춤 교육프로그램으로 실시하기에 매우 적절함을 의미하는 것으로 사료된다. 그러나 혈액투석은 때때로 환자에게 혈액투석 전,후의 급격한 컨디션 변화를 일으킨다[24]. 혈액투석 환자는 혈액투석 전 요독과 수분의 축적으로 인한 호흡곤란과 부종을 경험하기도 하며 투석 중에는 급격한 수분제거로 인한 저혈압 또는 근육경련 등을 호소하기도 한다. 또한 혈액 투석 후의 갑작스런 체액소실은 현기증과 무력감을 야기하기도 한다[24]. 따라서 새로운 교육전달 방법을 개발할 때 반드시 혈액투석으로 인한 환자의 컨디션 변화와 혈액투석을 시행하는 병원의 구조적 문제 등을 고려해야 할 것이다.
최근 스마트폰의 보급과 노년층의 스마트폰 활용력의 증가로 인해 건강관리를 위한 모바일 어플리케이션의 개발과 활용이 적극적으로 이루어지고 있다[25]. Ki와 So [26]의 연구에서는 모바일 앱을 기반한 혈액투석환자의 운동프로그램을 개발과 적용으로 통증과 자기효능감이 높아지는 효과를 보고하였으며 Kim과 Wie [27]의 연구에서는 당뇨병 환자를 위한 모바일 헬스케어앱을 개발하고 적용함으로써 당뇨환자의 약물요법, 발관리, 운동요법, 식이요법 등의 자가간호 항목에서 모두 유의한 결과를 확인할 수 있었다. 이와 같이 혈액투석 환자를 위한 향후 연구에서는 환자의 연령, 경제상태, 사회적 지지체계, 유병기간, 사회심리적 상태 등을 고려한 개개인의 상태를 파악하는 것뿐만 아니라 교육프로그램의 접근성, 효율성 등을 고려하여 그에 적절한 맞춤교육을 실시하고 그에 따른 기대목표를 설정하여 생활습관의 변화를 유도하는 효과적인 전달방법을 개발하는 것이 매우 중요하겠다.
교육프로그램의 효과를 측정할 때 가장 많이 사용된 지표는 생리적 지표인 혈액 내 칼륨 수치로 이러한 생리적 변수는 혈액투석의 직접적 치료효과를 드러내는 변수이며 식이요법과 약물요법 등 일상생활 속 자가간호에 가장 크게 영향을 받는 객관적인 변수이다[28]. 교육프로그램을 통한 혈액투석 관련 정보제공은 환자의 자기효능감을 높이는 직접적 계기가 되며 질병에 대한 지식의 증가와 자기효능감은 자가간호이행 정도를 높인다[20]. 따라서 생리적 변수는 교육프로그램을 통한 환자 생활양식의 변화를 반영하는 결과지표라 할 수 있겠다. 분석결과에 따르면 생리적 변수를 활용한 17편의 문헌 중 3편을 제외한 14편의 문헌에서 교육 효과에 대한 유의미한 변화를 확인할 수 있었다. 그러나 다수의 선행연구들은 1회에 그치는 교육프로그램이 검사 1~2일전 섭취한 식이에 직접적인 영향을 받는 생리적 지표나 환자의 지식수준 및 자가간호수행 의도에 일시적으로 영향을 줄 수는 있으나 지속적인 수행에 이르게 하는 것은 어렵다고 지적하고 있다[12,29].
본 연구에서 분석한 결과 프로그램 종료 후 일정기간이 지난 다음 반복측정을 실시한 문헌은 8편이었으며 이들 문헌은 최소 4주에서 최대 24주 간격으로 다양하였다. 교육 종료 후에도 계속적으로 유의미한 결과를 유지하는 것으로 나타난 문헌은 4편이었는데 이들의 평균 반복측정 시점은 교육 종료 후 4주 후였으며 다른 4개의 문헌은 교육 종료 후부터 재측정 시점까지 의미있는 결과가 유지되지 않는 것으로 나타났다. 이는 제1형 당뇨병 청소년을 대상으로 5박 6일의 입원교육을 실시하고 교육의 효과를 추적 관찰하였던 Kang 등[29]의 연구에서 입원 당시에 비해 교육 종료 후 3개월에 당화혈색소가 현저히 감소하였으나 3~12개월 사이에 당화혈색소 감소는 없었고 오히려 9개월 이후 당화혈색소가 다시 상승하는 경향을 보고하였던 연구결과와 혈액투석 환자를 대상으로 혈액투석 관련 교육프로그램을 제공했을 때 교육 종료 1개월에 혈청 내 인 수치가 유의하게 감소하였으나 3개월 후에는 다시 교육 전 수준으로 돌아갔음을 보고한 Fung 등[30]의 연구 결과와 유사한 결과라고 할 수 있겠다. 혈액투석 환자의 대부분은 노인이다. 또한 혈액투석을 함으로써 질병과 관련된 신체적 기능저하 뿐 아니라 기억력, 집중력, 논리적 사고능력 등 인지기능의 감소를 보이는 경향이 있기도 하다[31]. 따라서 향후 연구는 교육의 소멸시기와 재교육, 재평가의 시점을 파악함으로써 반복 교육의 필요성과 반복교육의 효과를 파악할 필요가 있을 것으로 사료된다.
혈액투석실에서 간호사는 환자교육 뿐만 아니라 투석기계관리, 응급상황에 대한 대처, 정수관리 등 많은 역할을 한꺼번에 감당하게 된다[32]. 정해진 시간에 많은 양의 업무가 몰리면서 현재 우리나라 혈액투석실 간호사는 환자의 자가간호를 위한 교육의 중요성을 알고 있음에도 불구하고 현재 당면한 혈액투석 치료과정에만 중심을 두고 있어 환자교육이 체계적으로 이루어지지 못하고 있는 실정이다[12]. 그러나 본 연구를 통해 확인된 바와 같이 혈액투석 환자에게서 교육은 건강관련 삶의 질을 높일 수 있는 매우 중요한 요소라고 할 수 있으며 실제적으로 교육을 제공하는 혈액투석실 간호사는 혈액투석 환자의 건강한 삶에 영향을 끼치는 매우 중요한 요인이라고 하겠다. 따라서 혈액투석과 관련한 포괄적 내용의 교육프로그램은 혈액투석 환자가 접근하기 쉽고 이용이 용이한 방법으로 제공될 뿐만 아니라 간호사가 효과적으로 교육할 수 있고 보다 효율적으로 교육을 평가할 수 있도록 개발되어야 할 것이다.
본 연구는 현재까지 이루어진 국내 혈액투석 환자 관련 교육프로그램을 통합하여 분석한 연구이다. 연구결과 혈액투석 환자를 위한 포괄적인 내용의 체계적이고 표준화된 교육프로그램이 필요하며 동시에 혈액투석 환자의 특성과 의료기관의 특성을 고려한 효율적인 교육전달체계의 개발이 필요하다는 것을 발견할 수 있었다. 또한 교육이 실시되는 모든 과정에 있어 환자 뿐만 아니라 간호사도 고려의 대상이 되므로 간호사의 교육수행 정도를 높일 수 있는 실제적인 방안도 함께 고려되어 혈액투석 환자를 위한 구조화된 교육프로그램이 개발되어야 할 것이다.
본 연구는 만성 신질환이라는 질병이 환자가 거주하는 나라 또는 지역의 생활습관 특히 식습관과 높은 관련성을 가진다는 특성과 국내에서 혈액투석 환자들이 이용하게 되는 의료시스템이 국외지역과는 상이한 차이를 가질 수 있다는 점에서 자료의 수집을 국내문헌으로 한정하였다. 따라서 국외문헌과 해외 학술지에 게재된 국외출판 연구를 포함하지 못했다는 제한점을 가진다.
결론 및 제언
본 연구에서 국내 혈액투석 환자를 대상으로 한 교육프로그램 중재연구 24편 중 복합 중재 프로그램은 7편으로 적은 편이었다. 교육 전달방법 역시 주로 소책자나 시청각 자료를 활용한 연구가 대부분이었다. 향후 혈액투석 환자를 위한 구조화되고 표준화된 교육프로그램을 개발할 때 교육내용에는 신장에 대한 이해, 식이요법, 운동, 투약, 및 혈관 관리 등의 포괄적 내용을 포함하고 소책자 뿐 아니라 모바일 어플리케이션·유튜브 등의 동영상 교육자료를 적절히 활용하여 교육하고 매 내원시마다 교육내용을 피드백하고 교육진행 상황을 간호사가 점검하는 등 일관성있는 온·오프라인 교육전달 체계가 정립될 필요가 있다. 교육 효과의 평가는 혈청 내 K⁺과 P⁺ 같은 생리적 지표와 우울 및 삶의 질의 심리사회적 지표를 함께 활용할 것을 제언한다.
Notes
CONFLICT OF INTEREST
The authors declared that no conflict of interest.
AUTHORSHIP
YRC and JJC contributed to the conception and design of this study; JJC collected data; JJC performed the analysis and interpretation; JJC drafted the manuscript; MSK analyzed the data and constructed the tables. YRC critically revised the manuscript; YRC supervised the entire research process. All authors read and approved the final manuscript.
FUNDING
None.